
por Equipe Seu Cardio | Blog, Cirurgia Cardíaca, Cirurgia em Idoso, Fatos e Mitos, Marcapasso e outros dispositivos, Pré e Pós-Operatório
A atividade física é um elemento importante tanto na prevenção quanto na reabilitação cardíaca. Porém, muitas pessoas ainda ficam inseguras em praticá-la após o implante de marcapasso cardíaco. Os pacientes costumam ter dúvidas sobre a capacidade do dispositivo, de manter uma frequência adequada, bem como sobre a sua integridade e durabilidade. Neste texto, iremos esclarecer as principais dúvidas dos pacientes sobre a relação entre marcapasso e exercícios físicos. Vamos a elas!
Quem tem marcapasso pode praticar atividades físicas?
Na grande maioria dos casos, a prática de atividades físicas pode ser iniciada ou retomada logo após o período de recuperação do implante de marcapasso. No entanto, cada caso deve ser analisado pelo médico responsável. Seguir as orientações médicas é fundamental.
Qual médico devo consultar?
Para iniciar uma rotina de exercícios físicos com segurança após o implante de marcapasso, você deve consultar seu Cardiologista Clínico. Ele avaliará o seu estado de saúde como um todo e irá lhe orientar quanto à intensidade e a frequência de exercícios indicadas para você. Esse é o primeiro passo para uma boa relação entre marcapasso e exercícios físicos.
Quais os exercícios iniciais mais indicados para portadores de marcapasso?
O objetivo inicial da atividade física, para maioria dos pacientes, é permitir a realização das tarefas do dia a dia, aumentando a força muscular, a resistência aeróbica e mantendo a saúde e mobilidade das articulações.
Portadores de marcapasso que não praticam atividade física regularmente, quando liberados pelo seu Cardiologista, devem iniciar com exercícios de intensidade baixa à moderada. Assim, é possível avaliar o seu condicionamento físico e a sua progressão, na medida em que o corpo se adapta às novas exigências.
Marcapasso e Exercícios: o que eu devo evitar?
Algumas atividades físicas devem ser evitadas por usuários de marcapasso, especialmente nas primeiras 6 semanas após o procedimento. Nesse período, devem ser evitadas atividades que exijam esforço muscular moderado ou severo no braço contíguo ao local do implante do marcapasso.
Depois desse período, as limitações são poucas. Aplicam-se às atividades físicas que exigem grande movimentação dos ombros e àquelas com possível impacto na região do implante. Um impacto forte sobre o gerador do marcapasso pode alterar a integridade do sistema e o seu funcionamento.
São exemplos de atividades e esportes devem ser evitados por portadores de marcapassos:
- golfe
- esportes de raquete (como o tênis)
- fisiculturismo
- natação
- artes marciais
- boxe
Neste outro post, abordamos mais as atividades que devem ser evitadas por portadores de marcapassos e outros dispositivos cardíacos.
O marcapasso pode trazer benefícios para o meu desempenho esportivo?
Os pacientes que tomam todos os cuidados citados acima podem desfrutar do uso de marcapasso e exercícios físicos. E, dependendo da doença cardíaca, ainda podem observar uma melhora no seu desempenho cardiovascular e esportivo. Por exemplo:
-
Paciente com Bloqueio Atrioventricular Total (BAVT):
Nesses casos, os pacientes costumam apresentar boa frequência atrial e resposta cronotrópica (aumento da frequência cardíaca com a intensidade da atividade). Contudo, devido ao bloqueio, o ventrículo se mantém em frequência fixa baixa. Nestes casos, o marcapasso conduz a frequência atrial para o ventrículo. Desta forma o paciente pode apresentar a mesma resposta de uma pessoa sem a doença.
-
Paciente com Doença do Nó Sinusal:
Nestes casos, os pacientes podem apresentar frequência atrial muito baixa (Doença do Nó Sinusal). O implante, por sua vez, possui um sensor sensível à atividade física do paciente. Ao perceber o sinal de esforço, há um aumento da frequência cardíaca, que pode levar à melhora do desempenho cardiovascular.
Não tenha medo. Converse com o seu médico sobre a retomada das atividades físicas e esportivas após o implante de marcapasso. Assim, você pode se beneficiar da boa relação entre o uso de marcapasso e exercícios físicos.
.

por Equipe Seu Cardio | Aorta, Blog, Cirurgia Cardíaca, Cirurgia em Idoso, Congênito, Coronária, Fatores de Risco e Prevenção, Insuficiência Cardíaca, Marcapasso e outros dispositivos, Válvulas
Diversos fatores podem levar uma pessoa a desenvolver doenças do coração – sejam elas nas válvulas, no músculo cardíaco, no circuito elétrico do órgão ou nos vasos sanguíneos adjacentes. Entre os principais fatores de risco para doenças cardíacas, estão o histórico familiar, a idade e os aspectos relacionados com o nosso estilo de vida.
“A idade é um fator inexorável. A medida que envelhecemos, vários processos degenerativos se manifestam, como o acúmulo de cálcio nas válvulas cardíacas que leva a doenças como a estenose aórtica”, que é cada vez mais prevalente com o aumento da expectativa de vida da população. Dr. Jamil Cherem Schneider (CRM-SC 3151 / RQE 2874), Cardiologista.
Já as pessoas sedentárias, que fumam e se alimentam de forma inadequada, desencadeiam em seu organismo uma série de reações inflamatórias. Isso pode fazer com que, mesmo jovens ou sem histórico familiar, estas pessoas adquiram fatores de risco para problemas do coração. Entre os mais comuns estão:
“Estes fatores de risco adquiridos estão intimamente relacionados com a ocorrência de vários problemas como os Infartos do Coração, Acidentes Vasculares Cerebrais (AVC), Aneurismas da Aorta Abdominal e obstruções das artérias das pernas, por exemplo. Mesmo as pessoas sem histórico na família podem ter essas doenças” Dr. Jamil Cherem Schneider (CRM-SC 3151 / RQE 2874), Cardiologista.
Já as pessoas com histórico familiar de problemas cardiovasculares são ainda mais predispostas e precisam ter cuidados redobrados – inclusive na infância. É o que veremos a seguir.
Histórico Familiar
O fator genético pode contribuir significativamente para a ocorrência de problemas do coração. Em decorrência deste fato, mesmo as pessoas que se exercitam, se alimentam bem e não possuem vícios como o tabagismo, podem apresentar naturalmente risco elevado para hipertensão, diabetes e colesterol alto.
“Muitos destes indivíduos com histórico familiar para doenças do coração terão a manifestação de doença cardiovascular em idades mais precoces. Isso contribui para uma maior mortalidade e diminuição da capacidade laboral em fases mais precoces da vida” – Dr. Jamil Cherem Schneider (CRM-SC 3151 / RQE 2874), Cardiologista.
Por isso, mesmo que não tenha sintomas, consultar um médico cardiologista é fundamental. Assim, é possível conhecer o seu perfil e os riscos de desenvolver algum problema do coração. Conhecer os riscos é essencial para adotar as devidas medidas de prevenção o quanto antes.
Grau de Parentesco
De forma geral, para compreendermos os riscos do histórico familiar, é importante ter em mente o grau de parentesco dos familiares que tiveram manifestações de doença cardiovascular, tal como o infarto do miocárdio, e a idade com que eles adoeceram.
-
Histórico de Doenças do Coração em Pais e Filhos:
Pais e filhos são considerados parentes de primeiro grau. Caso o pai ou a mãe tenha algum problema do coração, as chances dos filhos nascerem com essa característica é bastante alta. Se a disfunção estiver presente nos dois lados da família, as chances são ainda maiores.
-
Histórico de Doenças do Coração em Avós e Irmãos:
Avós e irmãos são considerados parentes de segundo grau. Nesses casos, as chances de herdar uma característica genética é menor, mas ainda muito presente. Se você possui avós com histórico de doença cardíaca precoce ou irmãos diagnosticados precocemente, a atenção precisa ser redobrada.
Idade da Manifestação do Problema Cardíaco
Como vimos, o processo de envelhecimento pode levar à problemas do coração. Isso pode ser algo natural e não estar necessariamente ligado à fatores genéticos. Contudo, se os seus parentes adoecem cedo, isso pode indicar um forte traço genético.
-
Familiares com Doença Cardíaca aos 55 / 65 anos:
Caso o pai do paciente tenha sofrido com problemas do coração antes dos 55 anos de idade, ou a mãe tenha sofrido antes dos 65 anos, as chances de que a família possui um histórico familiar forte são bastante altas. Esse critério de idade vale também para irmãos, tios e avós. Pacientes que possuem familiares nestas condições devem procurar o médico cardiologista o quanto antes para avaliação.
Histórico Familiar de Doenças do Coração e Prevenção
Conhecer o histórico familiar é importante não só para cuidar da própria saúde, mas também da saúde dos filhos. Uma vez que o histórico familiar de doenças do coração é reconhecido, a prevenção contra os fatores de risco pode ser adotada já na infância.
“Os traços genéticos podem fazer com que a hipertensão, o diabetes e o colesterol alto se manifestem desde cedo, ainda na fase infantil. Quanto antes a prevenção for iniciada, com a realização de exames e a adoção de hábitos saudáveis, maiores as chances de uma vida longa e feliz.” – Dr. Jamil Cherem Schneider (CRM-SC 3151 / RQE 2874), Cardiologista.
A medicina ainda não conhece todos os fatores envolvidos no surgimento das doenças do coração. Mesmo as pessoas que não possuem histórico familiar podem nascer com traços genéticos que levam ao problema.
Por isso, indivíduos aparentemente saudáveis, sem histórico familiar, também devem procurar o médico cardiologista para uma avaliação. Já as pessoas com histórico familiar devem procurar o médico ainda mais cedo.
Os pais que identificam esse tipo de problema na família também podem procurar o cardiologista com os filhos ainda pequenos. A medida é importante para a adoção de ações preventivas que auxiliem os jovens a terem uma vida mais saudável.
*Dr. Jamil Cherem Schneider (CRM-SC 3151 / RQE 2874) é Cardiologista Clínico e Professor de Cardiologia da UNISUL. Com mais de 30 anos de atuação em Cardiologia, atua nas clínicas Hemocordis e Prevencordis e no Hospital SOS Cárdio, todos em Florianópolis/SC.


por Equipe Seu Cardio | Aorta, Blog, Cirurgia Cardíaca, Coronária, cuidados, Fatos e Mitos, Pré e Pós-Operatório, Válvulas
A atividade sexual é muito importante e faz parte de uma vida plena, saudável e feliz. No entanto, muitos pacientes que precisam realizar a cirurgia cardíaca possuem medos e dúvidas a respeito. Não sabem como e quando podem praticar o sexo depois da cirurgia. A timidez, por vezes, impede que esse assunto seja tratado de forma natural e aberta com o médico responsável.
“O sexo depois da cirurgia é uma atividade física natural, que exige alguns cuidados específicos. A cicatriz no tórax, o condicionamento físico, as interações medicamentosas e os efeitos psicológicos da própria cirurgia devem ser discutidos com o médico responsável, para evitar maiores problemas.” – Dr. Jamil Cherem Schneider (CRM-SC 3151 / RQE 2874), Cardiologista.
Abaixo, o Dr. Jamil Cherem Schneider (CRM-SC 3151 / RQE 2874), Cardiologista do Hospital SOS Cárdio, responde às principais dúvidas dos pacientes sobre o sexo depois da cirurgia. Lembre-se: as informações dadas neste texto não substituem as orientações do seu médico!
Quando posso voltar a fazer sexo depois da cirurgia?
Depende. Para que o paciente seja liberado para fazer sexo depois da cirurgia, é preciso analisar o condicionamento cardiovascular de cada pessoa.
Durante a cirurgia cardíaca, o coração do paciente costuma ser bastante manipulado pela equipe médica. Por isso, é preciso respeitar um prazo para que o músculo cardíaco se recupere e possa voltar a trabalhar com maior frequência sem problemas.
“Geralmente, os pacientes que conseguem subir pelo menos 2 lances de escadas sozinhos, sem dificuldades – ou que conseguem caminhar de forma rápida em uma superfície plana – já possuem condições de realizar a atividade sexual após a cirurgia cardíaca, mas de forma leve a moderada.” – Dr. Jamil Cherem Schneider (CRM-SC 3151 / RQE 2874), Cardiologista.
Em média, são necessárias de 6 a 8 semanas para que isso seja possível. No entanto, pacientes que realizam trabalho de reabilitação física tendem a ser liberados para o sexo depois da cirurgia um pouco antes.
Quais os cuidados que devo ter com a cicatriz?
A cirurgia cardíaca é feita através de uma incisão no osso esterno, na região central do tórax. No fim do procedimento, esse mesmo osso é rigorosamente costurado com fios metálicos, para que fique fixo e possa se unir rapidamente.
Apesar disso, por mais que as técnicas de sutura e materiais utilizados tenham evoluído, os pacientes precisam evitar movimentos bruscos, que podem fazer o osso se deslocar. Assim, mesmo que nas primeiras semanas você já consiga subir escadas e caminhar rapidamente, o sexo depois da cirurgia deve ser feito de forma leve / moderada.
“Para evitar problemas com a cicatriz, o ideal é que o paciente adote uma postura mais passiva no sexo depois da cirurgia. Ele deve evitar posições que exijam ficar de lado ou fazer movimentos bruscos e excessivos com os braços e com tórax. Usar o apoio de travesseiros pode deixar a atividade sexual mais confortável e segura após a cirurgia cardíaca.” – Dr. Jamil Cherem Schneider (CRM-SC 3151 / RQE 2874), Cardiologista.
É comum perder a vontade de fazer sexo depois da cirurgia?
Sim. As doenças cardíacas têm como um dos sintomas mais precoces a dificuldade de ereção. Além disso, é comum que a realização da cirurgia cardíaca faça os pacientes perderem o desejo sexual por um tempo – e que seus parceiros tenham medo de machucá-los durante a relação sexual.
“Os pacientes podem apresentar quadro depressivo logo após o procedimento – o que interfere diretamente na vontade de fazer sexo depois da cirurgia. Nos casos mais leves, o próprio médico cardiologista pode tratar o problema. Em situações de depressão severa, o paciente deverá ser encaminhado para o acompanhamento de um profissional especializado.” – Dr. Jamil Cherem Schneider (CRM-SC 3151 / RQE 2874), Cardiologista.
Posso usar medicamentos como Viagra e Cialis depois da cirurgia?
Todo medicamento deve ser utilizado com supervisão e orientação médica. No caso dos estimulantes sexuais como Viagra e Cialis, existe uma contraindicação absoluta do consumo dessas drogas junto a medicamentos a base de Nitratos, como os vasodilatadores Sustrate, Isordil e Monocordil.
Os estimulantes sexuais também devem ser utilizados com cautela junto a medicamentos para hipertrofia prostática benigna, já que pode ocorrer uma redução mais expressiva da pressão arterial.
“A combinação dessas drogas pode fazer a pressão arterial do paciente diminuir acentuadamente e provocar um evento cardíaco grave. Pacientes que desejam utilizar estimulantes sexuais depois da cirurgia devem se informar junto ao médico sobre as doses e intervalos necessários para uma relação segura.” – Dr. Jamil Cherem Schneider (CRM-SC 3151 / RQE 2874), Cardiologista.
O que pode acontecer se eu não respeitar as recomendações médicas?
Caso o paciente pratique sexo depois da cirurgia de forma muito precoce ou inadequada, as consequências costumam variar entre:
- Desconfortos e dores fortes na cicatriz: Por conta da movimentação do osso esterno, que ainda está em processo de fixação.
- Manifestações de arritmias cardíacas: Por conta do excesso de estímulos sofridos pelo coração, que também não estará totalmente recuperado do procedimento cirúrgico.
- Pressão baixa e eventos cardíacos graves: A combinação de medicamentos estimulantes sexuais, vasodilatadores e para a hipertrofia prostática pode provocar uma queda severa na pressão arterial dos pacientes e provocar alterações cardíacas graves.
Lembre-se: converse com o seu médico sobre a retomada do sexo depois da cirurgia cardíaca. Tire todas as suas dúvidas sobre o assunto. Diálogo é fundamental e seu Cardiologista é a pessoa mais indicada a lhe orientar sobre a atividade sexual após a cirurgia cardiovascular.
*Dr. Jamil Cherem Schneider (CRM-SC 3151 / RQE 2874) é Cardiologista Clínico e Professor de Cardiologia da UNISUL. Com mais de 30 anos de experiência na especialidade, atua nas clínicas Hemocordis e Prevencordis e no Hospital SOS Cárdio, todos em Florianópolis/SC.


por Equipe Seu Cardio | Blog, Cirurgia Cardíaca, Insuficiência Cardíaca, Válvulas
Trata-se de uma das doenças mais comuns do coração. A Estenose Aórtica ocorre quando a Valva Aórtica, por um processo degenerativo, torna-se enrijecida, calcificada. Esse processo leva à uma diminuição de seu orifício efetivo e, assim, gera uma obstrução ao sangue que é ejetado pelo coração.
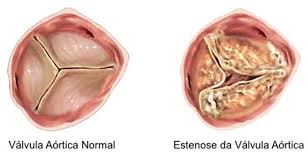 A doença é caracterizada pela calcificação, enrijecimento e até fusão dos folhetos que compõem a Válvula Aórtica. Os folhetos são as estruturas que determinam a competência da valva e fazem com que o sangue flua somente em um sentido, do coração para a aorta. Eles impedem que o sangue reflua para dentro do coração.No entanto, a Estenose Aórtica impede a válvula de abrir corretamente, reduzindo o espaço por onde o sangue deve passar. Isso faz com que o coração precise trabalhar com maior sobrecarga para bombear a quantidade de sangue necessária para o organismo.
A doença é caracterizada pela calcificação, enrijecimento e até fusão dos folhetos que compõem a Válvula Aórtica. Os folhetos são as estruturas que determinam a competência da valva e fazem com que o sangue flua somente em um sentido, do coração para a aorta. Eles impedem que o sangue reflua para dentro do coração.No entanto, a Estenose Aórtica impede a válvula de abrir corretamente, reduzindo o espaço por onde o sangue deve passar. Isso faz com que o coração precise trabalhar com maior sobrecarga para bombear a quantidade de sangue necessária para o organismo.
“A Estenose Aórtica é uma doença que tem evolução gradativa e está diretamente associada com a hipertrofia do músculo cardíaco. No início, essas adaptações podem ajudar a bombear sangue com mais força, para vencer a resistência provocada pela estenose. Mas, com o tempo, a tendência é que o quadro evolua para a Insuficiência Cardíaca.” – Dr. Sergio Lima de Almeida, Cirurgião Cardovascular (CRM 4370 / RQE 5893).
Causas da Estenose Aórtica
No geral, a Estenose Aórtica é provocada por:
- Doenças degenerativas: Especialmente em pacientes idosos, pelo acúmulo de cálcio na válvula aórtica ao longo dos anos.
- Doença reumática: Doença que costuma acometer o aparelho locomotor (ossos, cartilagens, articulações, músculos e etc), mas que também podem comprometer órgãos como rins, pulmões, intestino e coração. A doença reumática costumavam ser a principal causa de estenose aórtica em pacientes jovens. O fator causal inicial esteve muito relacionado a amigdalites de repetição, que levam ao aparecimento da doença reumática. No entanto, o número desses casos tem caído consideravelmente.
- Anomalias congênitas: Tratam-se de variações anatômicas que não são, por si só, consideradas doenças. Estudos identificaram que pessoas que nascem com apenas 2 folhetos na Válvula Aórtica (o mais comum são 3), estão mais suscetíveis à doença.
Sintomas da Estenose Aórtica
Os pacientes com Estenose Aórtica podem passar por longos períodos sem perceber os sintomas da doença. Porém, isso pode ser muito perigoso, já que pode acarretar em risco de morte súbita.
Normalmente, um dos sintomas mais comuns é a tolerância cada vez menor ao exercício. Os pacientes com Estenose Aórtica passam a tolerar menos a prática de atividades físicas a que estavam habituados. No entanto, muitas pessoas atribuem essa perda de capacidade à idade ou ao sedentarismo. Por isso, as consultas médicas periódicas são tão importantes.
“O médico precisa conhecer o histórico do paciente. A primeira vista, uma pessoa com 68 anos e que caminha 2km por dia pode ser considerada assintomática. No entanto, se essa pessoa costumava, até pouco tempo atrás, caminhar 4 ou 5 km, a redução pode significar alguma irregularidade e precisa ser investigada.” – Dr. Sergio Lima de Almeida, Cirurgião Cardiovascular (CRM 4370 / RQE 5893).
Além da intolerância à exercícios habituais, a Estenose Aórtica costuma provocar os seguintes sintomas::
- Dor no peito (angina);
- Falta de ar (dispnéia);
- Desmaios (síncopes);
Riscos da Estenose Aórtica
A ocorrência de um ou mais dos sintomas vistos acima pode indicar que a doença está em estado avançado. Como oferece risco de morte súbita, a Estenose Aórtica precisa ser investigada imediatamente.
“A Estenose Aórtica sintomática costuma ter uma evolução muito ruim. No geral, os pacientes que têm os sintomas e não são tratados possuem uma expectativa de vida de apenas 2 a 3 anos. No entanto, dependendo do caso, mesmo na Estenose Aórtica sem sintomas o risco de morte súbita pode ser alto.” – Dr. Sergio Lima de Almeida, Cirurgião Cardiovascular (CRM 4370 / RQE 5893).
Diagnóstico
O Ecocardiograma é o exame mais adequado para o diagnóstico da Estenose Aórtica e deve fazer parte dos cuidados de rotina com o seu coração. No entanto, alguns outros métodos, como eletrocardiograma, testes ergométricos, ressonância magnética e até radiografia de tórax podem indicar a doença.
Muitos pacientes sem sintomas identificam a Estenose Aórtica em exames de rotina, como o check up cardiológico. Para identificar a doença ainda nas fases iniciais, e ter maiores possibilidades de tratamento, é importante consultar o seu cardiologista de forma periódica. Caso algum dos sintomas citados acima venha aparecer, procure ajuda imediatamente.
Tratamento da Estenose Aórtica
O tratamento da Estenose Aórtica é uma das áreas em maior desenvolvimento na Cardiologia. Através da cirurgia cardíaca, é possível realizar troca da válvula aórtica por uma prótese – mecânica ou biológica. Atualmente, existem várias técnicas cirúrgicas, inclusive com mini-incisão. Temos um post aqui sobre o tema.
“A plastia representa o reparo da válvula do paciente, sendo rarissimamente indicada nos casos de Estenose Aórtica reumática ou degenerativa. A abordagem é definida caso a caso, de acordo com as necessidades e características de cada pessoa.” – Dr. Sergio Lima de Almeida, Cirurgião Cardiovascular (CRM 4370 / RQE 5893).
Priorize a sua saúde. Consulte seu cardiologista com frequência e fique atento aos sintomas da Estenose Aórtica.

por Equipe Seu Cardio | Aorta, Cirurgia Cardíaca, Cirurgia em Idoso, Congênito, Coronária, Pré e Pós-Operatório, Válvulas
As cirurgias cardíacas são procedimentos complexos, que costumam durar cerca de 4 ou mais horas. Elas exigem o uso de anestesia geral e tratamento pós-operatório na UTI – Unidade de Terapia Intensiva. No entanto, ao contrário do que muitos pensam, os cuidados na UTI fazem parte do pós-operatório e independem da condição clínica anterior do paciente. Todos os pacientes submetidos à cirurgia cardíaca são admitidos na UTI. A UTI é, antes de tudo, sinônimo de atenção plena.
“Muitos familiares e pacientes de cirurgia cardíaca não têm ideia de como funciona o pós-operatório na UTI e ficam assustados. A quantidade de equipamentos e cuidados na UTI que tomamos, como o uso de tubos na traqueia, de acessos venosos e arteriais, podem causar uma falsa impressão de que o paciente está passando por algo fora do normal, o que na maior parte das vezes não é verdade” – Dr. Denis Bittencourt, Cardiologista e Intensivista (CRM 10560 / RQE 7658).
Abaixo, o Dr. Denis Bittencourt (CRM 10560 / RQE 7658), Cardiologista do Hospital SOS Cárdio, explica como funcionam os cuidados na UTI após a cirurgia cardíaca.
Quem precisa dos cuidados na UTI?
Os pacientes da cirurgia cardíaca são encaminhados para os cuidados na UTI de forma programada. De acordo com as avaliações pré-operatórias, a equipe médica define quais as melhores práticas para cada paciente.
Há também os casos emergenciais, de pessoas que não esperavam ter esse tipo de internação. Entram aí as situações de infarto, por exemplo. Em linhas gerais, os principais problemas que levam os pacientes a realizarem uma cirurgia cardíaca são:
O que esperar na UTI?
Após o procedimento cirúrgico (eletivo ou emergencial), os pacientes chegam à UTI ainda sob o efeito da anestesia e com respiração artificial. Nessas condições, é habitual que as pessoas apresentem uma certa instabilidade hemodinâmica, pressão alterada, diurese inadequada e pulmões ainda sofrendo o efeito da cirurgia. E isso, claro, exige um cuidado mais próximo.
“Na UTI, o paciente é monitorado de perto. Para isso, são utilizados uma série de equipamentos e acessos diretos ao sistema circulatório do paciente. Estes cuidados são normais, e não indicam necessariamente uma maior gravidade do paciente” – Dr. Denis Bittencourt, Cardiologista e Intensivista (CRM 10560 / RQE 7658).
Alguns dos principais cuidados na UTI são:
Intubação do paciente:
A intubação endotraqueal é importante para garantir a correta ventilação do paciente durante o procedimento, uma vez que ele estará inconsciente, sem condições de respirar sozinho. Já na UTI, a medida que as substâncias da anestesia perdem efeito e a pessoa volta a consciência, o tubo pode ser retirado. Isso, é claro, se não houver sinais de sangramentos ou complicações.
“Geralmente, a retirada do tubo na traquéia costuma ser feita de 4 a 8 horas após a entrada na UTI. Para que esse procedimento seja progressivo, monitorado e seguro, ele é feito com a participação de médicos, fisioterapeutas e profissionais de enfermagem. Todos estão preparados para auxiliar o paciente no que for necessário” – Dr. Denis Bittencourt, Cardiologista e Intensivista (CRM 10560 / RQE 7658).
Caso o pulmão do paciente esteja comprometido de alguma forma, o tempo de intubação e dos cuidados na UTI pode ser maior. Nesses casos, faz-se uma sedação leve, para que o paciente volte a dormir e seja despertado, quando necessário, para o processo de retirada do tubo endotraqueal.
Acessos:
Os acessos são “portas de entrada” que a equipe da UTI utiliza para administrar medicamentos diretamente no sistema circulatório do paciente. As veias centrais, geralmente a subclávia e a jugular, são as mais utilizadas para esse fim. Estes acessos também permitem realizar exames, monitorar quanto o paciente precisa de líquidos e os demais parâmetros hemodinâmicos. Já os acessos arteriais, geralmente feitos pelas artérias radiais ou femorais, são conectados a monitores que exibem de forma contínua o valor da pressão arterial do indivíduo.
Marcapasso Provisório:
O marcapasso provisório faz parte dos cuidados na UTI para praticamente todos os pacientes. Por conta da manipulação do músculo cardíaco, algumas pessoas podem sair da cirurgia cardíaca com arritmia ou bloqueio atrioventricular. Para prevenir complicações, a equipe médica deixa implantado dois pequenos fios no coração – expostos na região do abdômen. Estes fios servem para o controle dessas intercorrências. Caso seja necessário, um marcapasso provisório é conectado a eles.
A Fibrilação Atrial é a arritmia mais comum no pós-operatório da cirurgia cardíaca. Na maior parte das vezes, essa arritmia é corrigida com medicações. Caso a arritmia não seja revertida, o paciente é novamente avaliado e novas técnicas podem ser utilizadas como cardioversão elétrica. O marcapasso é retirado, conforme avaliação médica, quando paciente está livre de apresentar algum bloqueio ou bradicardia. Em alguns casos, faz-se necessário o implante de um marcapasso definitivo.
Dor após a cirurgia cardiovascular:
A equipe da UTI é especialmente treinada para prevenir, reconhecer e tratar possíveis dores no pós-operatório da cirurgia cardíaca. Como vimos no post Dor depois da cirurgia cardíaca, as técnicas de incisão, sutura e os medicamentos analgésicos avançaram muito nos últimos anos. Com isso, a dor depois da cirurgia cardíaca já não tem tanto destaque na recuperação dos pacientes como tinha antigamente.
Cuidado Multidisciplinar
A equipe multidisciplinar que trabalha na UTI é extremamente treinada. Os profissionais da saúde conhecem de perto todas as reações que os pacientes podem apresentar após a cirurgia. Eles estão preparados para agir imediatamente. Não se trata só de cuidar de um paciente potencialmente grave, mas de monitorá-lo para evitar que alguma situação de gravidade possa surpreender no pós-operatório.
Além da presença constante da equipe médica, os cuidados na UTI envolvem profissionais de diversas áreas da saúde, como:
-
Cada paciente de cirurgia cardíaca possui um profissional de enfermagem dedicado, que monitora e avalia o seu progresso. Os profissionais de enfermagem são treinados para se comunicar e identificar sinais importantes, mesmo quando o paciente não consegue falar. São preparados para oferecer todos os cuidados na UTI e entrar em ação caso necessário, realizando contatos importantes com a família e com a equipe médica.
-
Os fisioterapeutas têm papel fundamental na recuperação após o procedimento cirúrgico. Os cuidados na UTI envolvem a mobilização precoce e os exercícios respiratórios, que previnem a formação de muco nos pulmões, evitando infecções e complicações.
-
É comum que pacientes de cirurgia cardíaca tenham outras doenças e condições associadas, como diabetes, hipertensão e alergias alimentares. No pós-operatório, os nutricionistas têm como objetivo verificar o estado nutricional dos pacientes, planejar e realizar intervenções dietéticas que se adaptem às necessidades e aos cuidados na UTI.
-
Fonoaudiologia
Os fonoaudiólogos são parte importante dos cuidados na UTI. Eles avaliam, entre outros fatores, as dificuldades de deglutição dos pacientes e auxiliam na adoção de estratégias para superá-las.
-
Pacientes que passam por uma cirurgia cardiovascular podem apresentar sintomas de ansiedade e até depressão. Estes problemas estendem-se, inclusive, para a família. Saber lidar com a situação é fundamental para a retomada da rotina diária e também para a aderência aos cuidados na UTI.
Tempo de Internação
O tempo mínimo de internação em UTI após uma cirurgia cardíaca gira em torno de 48 horas. A associação de diferentes tratamentos no procedimento cirúrgico (coronárias, valvas ou aorta) pode requerer um período de recuperação mais longo.
O mesmo acontece com pacientes que já apresentam um risco aumentado por condições clínicas prévias (como distúrbios neurológicos, pulmonares, renais, etc). Normalmente, eles demandam um tempo maior de cuidados na UTI. Estímulos positivos, como os promovidos pela UTI humanizada, podem deixar o processo mais rápido e agradável.
Sobre o autor: Dr. Denis Bittencourt Rojas (CRM 10560 / RQE 7658), é médico especialista em Clínica Médica, Cardiologia e pós-graduado em Medicina Intensiva. Atua na UTI do Hospital SOS Cárdio há 10 anos.


por Equipe Seu Cardio | Aorta, Blog, Cirurgia Cardíaca, Doenças do Coração
O Aneurisma da Aorta Torácica atinge cerca de 5% dos brasileiros. A doença é silenciosa e grave. Quando não tratada, leva ao rompimento da aorta, que pode levar à morte em muitos casos. Por isso, o diagnóstico e o acompanhamento médico são fundamentais. Neste texto, explicamos sobre o que é o aneurisma da aorta, como é realizado o diagnóstico e quais são as opções de tratamento.
O que é Aneurisma da Aorta?
O Aneurisma da Aorta Torácica é uma dilatação progressiva que acontece em um ou mais segmentos da aorta. Essa dilatação leva ao enfraquecimento de sua parede. Uma vez distendida, torna-se cada vez mais fina, com risco progressivo de ruptura. Por isso, o aneurisma da aorta é grave e requer acompanhamento periódico. A ruptura de um aneurisma da aorta requer intervenção imediata, pois há risco à vida.
As principais causas do aneurisma da aorta estão associadas à aterosclerose. Os fatores de risco são os mesmos da doença coronariana: fumo, diabetes, hipertensão, colesterol e história familiar. O diagnóstico precoce, o tratamento e o acompanhamento médico são essenciais para evitar o rompimento da aorta, complicação principal do aneurisma.
Diagnóstico do Aneurisma da Aorta
Muitas vezes, o Aneurisma da Aorta Torácica é identificado durante exames médicos não relacionados à doença. É comum o diagnóstico ser realizado em exames como radiografia ou ultrassom por outro motivo, sem que o paciente tenha qualquer sintoma.
No entanto, devido à gravidade de uma possível ruptura do aneurisma da aorta, é essencial o diagnóstico precoce. É imprescindível o exame clínico, tanto na região torácica quanto abdominal, em pacientes acima de 50 anos.
Em caso de suspeita da dilatação da aorta, exames como raio-x de tórax, ecocardiograma, tomografia computadorizada e ressonância magnética são os mais indicados. Hipertensos, fumantes e pessoas com colesterol alto, aterosclerose ou histórico familiar devem receber atenção especial. Acompanhar com o Cardiologista Clínico é importante.
Formas de Tratamento do Aneurisma da Aorta
A aorta é o maior vaso do corpo humano. Ao sair do coração, distribui o sangue inicialmente para as artérias da cabeça e membros superiores. Depois, segue levando o sangue para todo o restante do corpo.
Por se tratar de um grande vaso, é dividida entre aorta ascendente, arco aórtico, aorta descendente e aorta abdominal. Dependendo do tamanho e da localização, o Aneurisma da Aorta Torácica possui diferentes formas de abordagem e tratamento:
Aneurisma de Aorta Ascendente e Arcos Associados:
Na maioria das vezes, o tratamento de aneurisma da aorta ascendente ou de arcos associados requer uma cirurgia aberta. No procedimento, a abordagem costuma ser a substituição da área do aneurisma por uma prótese tubular.
Aneurismas da Aorta Torácica Descendente e da Aorta Abdominal:
Os aneurismas da aorta descendente e da aorta abdominal recebem outra abordagem. São tratados por cirurgia endovascular, um procedimento minimamente invasivo. Neste procedimento, é realizado o implante de uma endoprótese no local do aneurisma, através de um cateter inserido na artéria da região inguinal.
O diagnóstico precoce e o acompanhamento com o Cardiologista Clínico são fundamentais para o controle do avanço do aneurisma da aorta. É o Cardiologista também quem irá identificar a necessidade de encaminhar o paciente para o tratamento. A definição entre cirurgia aberta ou endovascular dependerá da localização do aneurisma e da avaliação individual de cada caso.
Ficou com alguma dúvida? Entre em contato conosco!









 A doença é caracterizada pela calcificação, enrijecimento e até fusão dos folhetos que compõem a Válvula Aórtica. Os folhetos são as estruturas que determinam a competência da valva e fazem com que o sangue flua somente em um sentido, do coração para a aorta. Eles impedem que o sangue reflua para dentro do coração.
A doença é caracterizada pela calcificação, enrijecimento e até fusão dos folhetos que compõem a Válvula Aórtica. Os folhetos são as estruturas que determinam a competência da valva e fazem com que o sangue flua somente em um sentido, do coração para a aorta. Eles impedem que o sangue reflua para dentro do coração.


